ORIGINE DEL VAIOLO DELLE SCIMMIE
Monkeypox Virus è il virus del vaiolo delle scimmie, denominato anche MPV, MPXV o hMPXV.
E’ un Orthopoxvirus zoonotico appartenente alla famiglia dei Poxviridae. Il nome deriva dalla prima identificazione del virus, scoperto nelle scimmie (Macaca Fascicularis) in un laboratorio danese nel 1958.
Il serbatoio dell’infezione, responsabile del mantenimento in natura del virus, è rappresentato da piccoli roditori (ratti, topi e scoiattoli) che abitano nele foreste pluviali tropicali dell’Africa centrale e occidentale.
Il virus del vaiolo delle scimmie è uno degli Orthopoxvirus umani insieme ai virus del vaiolo (VARV), del vaiolo bovino (CPX) e del vaiolo vaccino (VACV).
Il genoma del poxvirus è di circa 200 kb e codifica circa 200 proteine. È un virus a genoma di DNA lineare a doppio filamento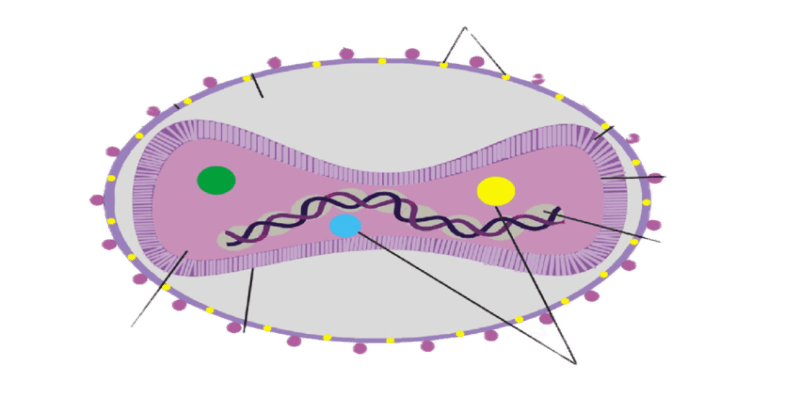
Fig. 1 – MONKEYPOX VIRUS – Genoma DNA a doppio filamento
Ci sono 2 ceppi geneticamente distinti per MPXV (o clade, cioè gruppi di microrganismi simili che discendono da un antenato comune):
- CLADE I – il ceppo del bacino del Congo dell’Africa Centrale.
- sottoceppo Ia e Ib
- CLADE II – il ceppo dell’Africa occidentale
- Sottoceppo IIa e IIb
Il clade I è stato associato a una malattia più grave e a una mortalità più elevata
Negli esseri umani, Il contagio di questo virus, causa una malattia simile al vaiolo.
Il virus è stato identificato per la prima volta come patogeno umano nel 1970 nella Repubblica Democratica del Congo. La malattia è endemica in Benin, Camerun, Repubblica Centro Africana, Repubblica Democratica del Congo, Gabon, Gana (solo casi in animali), Costa d’Avorio, Liberia, Nigeria, Repubblica del Congo, Sierra Leone, Sud Sudan.
Gli MPV sono ovali o a forma di mattone, leggermente pleomorfi e sono costituiti da quattro elementi principali: nucleo, corpi laterali, membrana esterna e involucro lipoproteico esterno.



EPIDEMIOLOGIA
L’ emergenza del monkeypox (MPV) viene considerata dall’ OMS (Organizzazione Mondiale Sanità) come una minaccia significativa per la salute globale.
Nel 2003 sono stati segnalati alcuni casi di vaiolo delle scimmie anche negli Stati Uniti d’America, quando alcuni roditori infetti importati dal Ghana contagiarono dei cani delle praterie che poi infettarono esseri umani.
Recentemente, il vaiolo delle scimmie è stato riconosciuto in Nigeria nel 2017 dove ha registrato uno dei più grandi focolai, in Israele nel settembre 2018, nel Regno Unito a settembre 2018 e dicembre 2019, e a Singapore nel maggio 2019.
L’epidemia del 2022 è stata registrata principalmente nei paesi europei e nell’emisfero occidentale, associata al commercio di animali esotici e ai viaggi internazionali.
L’Organizzazione Mondiale della Sanità (OMS) ha espresso preoccupazione per il primo caso importato di vaiolo delle scimmie (Mpox) Clade 1 in Svezia e prevede ulteriori segnalazioni in Europa. Gli esperti, compresi epidemiologi svedesi, avvertono che questo ceppo potrebbe essere più contagioso e mortalmente pericoloso rispetto ad altre varianti già note.
Un caso simile è stato confermato in Pakistan.
In Italia la situazione è sotto controllo, senza nuovi casi del Clade 1. Le autorità italiane stanno potenziando le misure di sorveglianza e hanno garantito che la scorta di vaccini è sufficiente.
GAVI ( Global Alliance for Vaccines and Immunisation) l’alleanza globale per i vaccini, sta monitorando la situazione e prevede di creare una scorta globale di vaccini contro l’Mpox, in particolare a causa dell’aumento dei casi in Africa. La Bavarian Nordic (BN – azienda per la realizzazione di terapie e vaccini) ha richiesto l’autorizzazione per l’uso del vaccino negli adolescenti, data l’emergenza che colpisce in modo sproporzionato i bambini.
L’ECDC (European Centre for Disease Prevention and Control) ha invitato i paesi europei a intensificare la preparazione ed i sitemi di controllo per evitare la diffusione del virus, ritenendo attualmente il rischio per la popolazione generale basso ma con una probabile elevata trasmissione tra i contatti stretti.
Fra i problemi maggiori, si segnala che i minori sono tra i più colpiti dalla malattia, con un numero significativo di decessi tra bambini di età inferiore ai cinque anni.
INFEZIONE UMANA
Il vaiolo delle scimmie è un’infezione virale rara, solitamente diffusa nelle foreste dell’Africa centrale e occidentale. La malattia ha origine negli animali, ma negli ultimi 50 anni è stata segnalata anche nell’uomo.
Questo virus è endemico nell’Africa occidentale e centrale.
Non è ancora ben conosciuta la vera origine del vaiolo delle scimmie ma sono considerati possibili fonti del virus diversi roditori e piccoli mammiferi.
Il contagio da MPV (Monkeypox Virus) può avvenire tra:
- Animale-Uomo il virus è trasmesso all’uomo dagli animali infetti, in seguito ad un contatto stretto e diretto, prevalentemente tramite sangue, liquidi organici, graffi o morsi. Attenzione alla carne cruda o poco cotta.
- Uomo-Uomo meno frequente; la trasmissione può avvenire per via aerea (tramite goccioline salivari e/o respiratorie “droplet”) attraverso l’orofaringe, il rinofaringe; oppure attraverso la via intradermica per lesioni della cute tramite contatto con lesioni mucocutanee e pelle infetta.
Negli ultimi anni, l’aumento dei casi di vaiolo delle scimmie ha dato indicazioni di una possibile modalità di contagio – presente nei paesi non endemici – attraverso la via sessaule tra uomini dello stesso sesso.
INCUBAZIONE
Il ciclo di vita del virus del vaiolo delle scimmie avviene nel citoplasma della cellula ospite. L’MPV si attacca alla cellula e poi vi entra tramite fusione o macropinocitosi.
Il virione maturo si sveste durante l’ingresso nella cellula e dopo aver raggiunto il citoplasma, il virus rilascia proteine preconfezionate e altri fattori.
I DNA formati durante la replicazione e le proteine si assemblano insieme per formare virioni immaturi che si sviluppano in virioni maturi intracellulari (IMV). Gli IMV vengono quindi rilasciati tramite esocitosi.
Finora sono state identificate circa 40 mutazioni negli isolati del 2022.
Anche se i sintomi possono comparire tra le 2 e le 5 settimane il contagio è già avvenuto almeno 5-20 giorni prima che è Il periodo di incubazione della malattia.
Il virus del vaiolo delle scimmie in generale non mostra molte mutazioni, ma la variante del 2022 sembra averne di più.
SINTOMATOLOGIA
La sintomatologia da infezione di Monkeypox Virus inizia con:
- febbre
- mal di testa
- brividi
- spossatezza
- astenia
- gonfiore dei linfonodi (linfoadenopatia)
- mal di schiena
- dolori muscolari
Nelle aree endemiche dell’africa alla sintomatologia generale si acompagna anche la eruzione cutanea di macule (lesioni cutanee piatte) e papule (lesioni cutanee rilevate) piene di liquido limpido o giallastro, e possono formare croste, seccarsi e cadere che iniziano dal sito dell’infazione primaria entro 3 giorni dalla comparsa dellafebbre e dei sintomi generali.
Queste eruzioni cutanee compaiono, di solito, sul viso, sulle mani e sulle piante dei piedi, ma possono anche trovarsi sulla bocca, sugli occhi o attorno ai genitali.

DIAGNOSI
Come per tutte le malattie, anche in questo caso è fondamentale la summa dei dati clinici e strumentali da laboratorio.
- Dati Clinici – oltre ai sintomi aspecifici (febbre, spossatezza, mal di testa, ecc.) è molto importante la valutazione della linfoadenopatiadurante la fase prodromica della malattia. Questa può essere una caratteristica clinica molto importante per distinguere il vaiolo delle scimmie dalla varicella.Il medico deve tener conto anche di malattie con sintomi e manifestazioni similari che potrebbero compromettere la diagnosi se non valutate; ecco perché è opportuno una diagnosi differenziale nei confronti di morbillo, infezioni batteriche della pelle, scabbia, sifilide e allergie associate ai farmaci.
- Dati di laboratorio – le procedure diagnostiche per MPXV e la manipolazione di campioni sospettati di contenere MPXV devono essere eseguite in strutture con livello di biosicurezza alto come requisito minimo; i test sierologici hanno un valore limitato nella diagnosi di mpox ma possano essere utili per escludere un’infezione da orthopoxvirus recente o passata; per le indagini sui contatti e le siero-indagini sulla popolazione, in alcuni laboratori è disponibile il rilevamento di immunoglobuline M(IgM) e immunoglobuline G (IgG) mediante saggio immunoenzimatico (ELISA) o saggio immunofluorescente anticorpale (IFA); in casi particolari la biopsia è un opzione possibile.
TERAPIA
Attualmente, non esiste una terapia specifica per l’infezione da vaiolo delle scimmie; tuttavia, possono essere utilizzati trattamenti di supporto per alleviare i sintomi. La malattia si risolve spontaneamente in massimo due settimane, nella maggior parte dei casi.
- Farmacologica – Sono stati approvati alcuni farmaci antivirali, come il Tecomivirat che aiutano a fermare la trasmissione cellulare del virus. Questi antivirali, sviluppati per l’uso nel vaiolo, possono aiutare in alcuni casi e possono essere utilizzati nei casi gravi. A causa delle risorse scarsamente disponibili nelle aree endemiche, la diagnosi, il riconoscimento clinico e la prevenzione del vaiolo delle scimmie rimangono una grande sfida.
- Vaccini – quello contro il vaiolo umano sembra essereefficace nell’85% dei casi. Per tale motivo coloro che hanno ricevuto in passato il vaccino contro il vaiolo godono di una buona protezione anche contro questa patologia. Esiste però un vaccino modificato o attenuato, Ankara, autorizzato nel 2019 che prevede l’inoculazione del virus indebolito. Il nome commerciale di questo vaccino è Imvanex e richiede una doppia somministrazione a distanza di 28 giorni in soggetti mai vaccinati contro il vaiolo.
QUALE SISTEMA DI TUTELA DELLA MALATTIA E PREVENZIONE GLOBALE
La dichiarazione dell’mpox come emergenza di sanità pubblica in Africa ha diverse implicazioni significative. Innanzitutto, essa evidenzia la crescente preoccupazione per la diffusione della malattia, specialmente in un contesto in cui focolai severi hanno colpito paesi non endemici a partire dal 2022.
La decisione di proclamare un’emergenza serve a mobilitare risorse e a garantire un’azione coordinata tra i vari paesi per affrontare l’epidemia. In particolare, la dichiarazione consente:
- Rafforzamento della sorveglianza: L’emergenza di sanità pubblica rende possibile un’intensificazione delle attività di monitoraggio dei casi di mpox, facilitando l’individuazione precoce e il tracciamento dei contatti per contenere la diffusione del virus.
- Mobilitazione di risorse: Attraverso la dichiarazione, le autorità sanitarie possono ottenere finanziamenti e supporto per attuare strategie di vaccinazione e campagne di sensibilizzazione.
- Coordinamento internazionale: La proclamazione dell’emergenza facilita la collaborazione tra i paesi africani e le organizzazioni internazionali, come l’OMS e l’Africa CDC, per una risposta tempestiva ed efficace.
- Focus sui gruppi vulnerabili: La dichiarazione serve a mettere in evidenza le popolazioni più a rischio, incluso gli uomini che hanno rapporti sessuali con uomini, permettendo l’implementazione di misure di prevenzione specifiche.
- Aumento della consapevolezza: Può contribuire a migliorare la consapevolezza pubblica riguardo ai sintomi, ai metodi di trasmissione e alle necessarie precauzioni da adottare per limitare la diffusione della malattia.
In sintesi, la dichiarazione dell’mpox come emergenza di sanità pubblica in Africa è fondamentale per incentivare misure di controllo, garantire risorse adeguate e attuare strategie efficaci per proteggere la salute pubblica e prevenire ulteriori focolai.
Dr. Luigi Grosso – Presidente Associazione ETS INSALUX… tutto ciò che è salute www.insalux.it




Comments are closed